Лечение пациентов с COVID-19: что делают врачи?
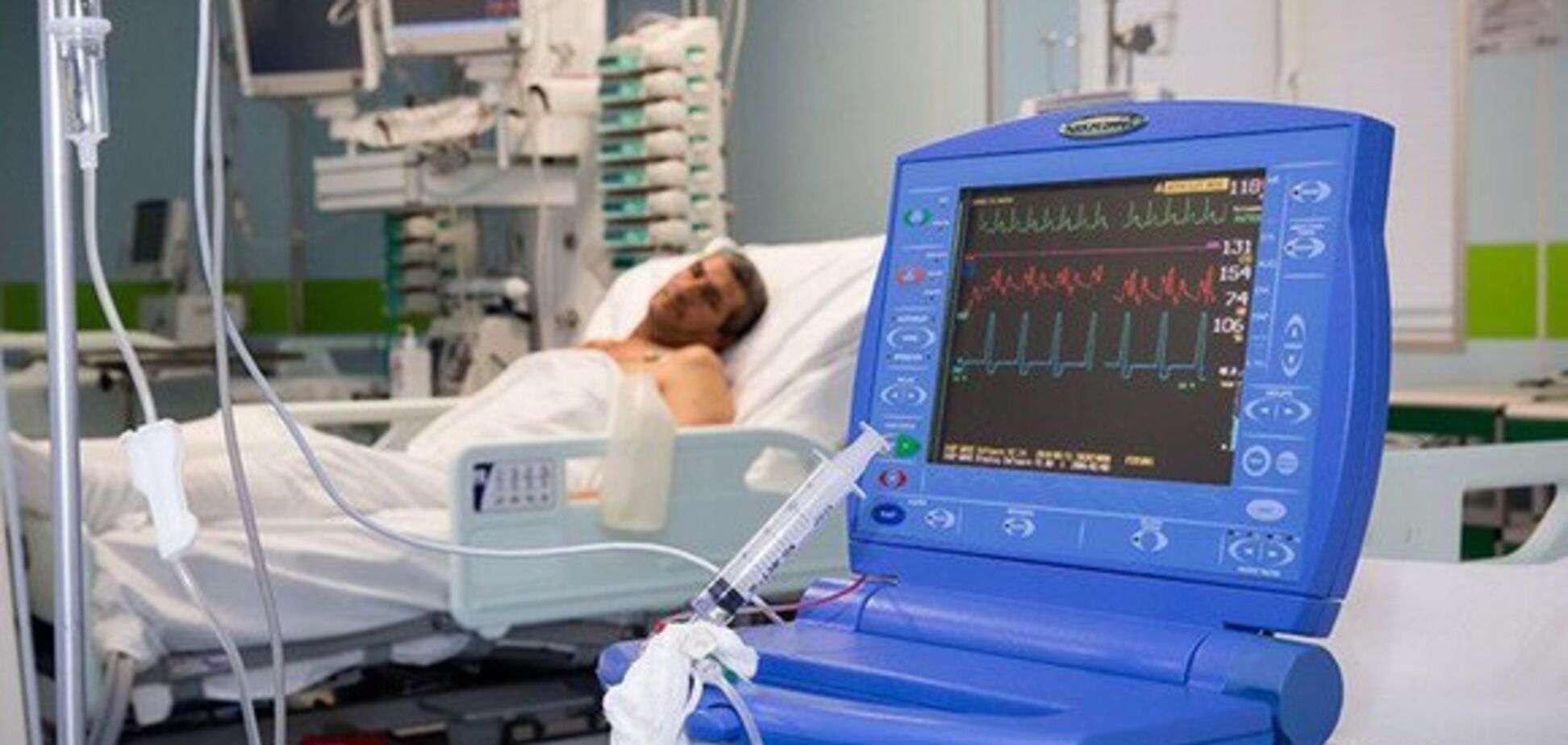
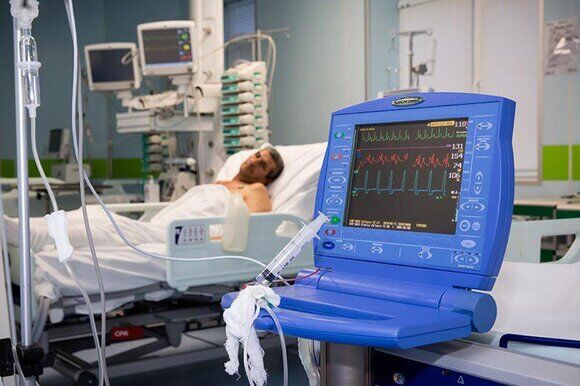
Искусственная вентиляция легких (ИВЛ)
Неинвазивная ИВЛ может применяться только у ограниченного числа больных под строгим контролем показателей сатурации, в остальных случаях ее проведение только затягивает лечение. Пациенты на кислороде более нестабильны чем больные, которые находятся без кислорода. Для линейных отделений и отделений реанимации и интенсивной терапии (ОРИТ) алгоритмы неинвазивной ИВЛ отличаются.
Если SpO2 (сатурация) меньше 92%, следует повернуть пациента на живот (в условиях линейных отделений снижение показателя ниже 92% допускать не рекомендуется). В случаях, когда в положении на животе сатурация ниже 92%, на протяжении часа необходимо проконсультироваться с реаниматологом. В ОРИТ нужно исходить из значения SpO2 90%, при этом если в положении лежа на животе показатель снижается, проводится интубация трахеи.
Каждые 2 часа больного следует лишать кислорода, контролируя значение SpO2. В линейном отделении вызов врача-реаниматолога в течение часа необходим при снижении показателя до 85%, незамедлительный – ниже 80%. В ОРИТ при значении сатурации ниже 80% должна быть проведена интубация трахеи.
Для пациентов, находящихся в ОРИТ, особо важное значение имеет частота дыхания. Если она учащается до 26 в 1 мин и более, даже при значении SpO2 в пределах 90-92%, и сопровождается другими симптомами, показано введение эндотрахеальной трубки.
Компьютерная томография (КТ)
Всем пациентам, вне зависимости от тяжести состояния, при поступлении в отделение следует делать КТ грудной клетки для выявления дыхательной недостаточности. При поражении клиническая картина очень яркая. Это вынуждает реаниматологов с вниманием относиться к пациентам, которые производят впечатление стабильных, и легче принимать решение по поводу раннего перевода на ИВЛ. Это позволяет предупредить самоповреждение легких при активном дыхании больного.
Изменения на КТ нужно отслеживать регулярно. В линейных отделениях их рекомендуется повторять хотя бы 1 раз в 7 дней, в ОРИТ – чаще. Не следует отказываться от такого контроля из-за высокой загруженности персонала или неудобного расположения аппарата, поскольку информативность этого исследования сложно переоценить.
Протективная ИВЛ
Всем без исключения пациентам должна проводиться протективная ИВЛ. Для выключения спонтанного дыхания можно использовать препараты с наркотическим, седативным, продолжительным миорелаксантным действием.
Из-за длительного применения этих средств возможно появление пролежней на лице (они заживают, но медленно). Следует применять любые имеющиеся средства, предупреждающие сдавление мягких тканей в области груди и лица.
Показания к экстракорпоральной мембранной оксигенации (ЭКМО)
Показания к проведению ЭКМО не отличаются от стандартных, у больных с септическим шоком эффективность ЭКМО очень сомнительна. В таком случае для временной стабилизации состояния предпочтительнее применение метилпреднизолона. Лечение начинают с высоких суточных доз (1-3 г), которые постепенно снижают. В большинстве случаев это позволяет избежать проведения ЭКМО.
Больные с острым респираторным дистресс-синдромом (ОРДС)
Терапия больных с тяжелым ОРДС обычно занимает не меньше трех недель. Через несколько дней пребывания в стационаре таким пациентам рекомендуется выполнить трахеостомию. Это позволяет экономить силы персонала и защищает от лишнего аэрозоля из дыхательных путей.
Устанавливать трахеостомическую трубку следует под эндоскопическим контролем. Манипуляция должна проводиться быстро наиболее опытным врачом, при этом он должен быть максимально защищен индивидуальными средствами защиты.
Для санации лучше использовать закрытые системы. Они могут применяться до 5-7 дней. Такой же тактики рекомендуется придерживаться с контурами дыхательных аппаратов.
Применение противовирусных и антибактериальных средств
Противовирусная терапия показана всем пациентам, хотя не у всех отмечается ее высокая эффективность. В среднетяжелых случаях назначается комбинация плаквенила и калетры, в очень тяжелых – тоцилизумаб (актемра). Если пациент находится на зондовом питании, необходимо не крошить таблетки, а использовать калетру в жидком виде.
К использованию антибиотиков следует относиться с осторожностью. На протяжении первой недели для лечения грамположительной флоры обычно достаточно комбинации защищенного пенициллина и азитромицина/левофлоксацина. В очень тяжелых случаях назначается линезолид.
По мере пребывания в стационаре флора меняется на госпитальную, что требует смены препарата по обычному алгоритму, учитывающему изменение тяжести состояния больного. Рост с-реактивного белка (СРБ) может быть связан с вирусным поражением легких, что также требует коррекции лечения. Нужно принимать во внимание, что применение тоцилизумаба может привести к резкому снижению СРБ до 2-5. Тогда предполагать бактериальные осложнения можно при росте показателя до 20-30.
Чтобы оценить эффективность антибиотикотерапии, требуется не меньше 72 часов. Экстренно вносить изменения в схему лечения нужно только при септическом шоке.
Инфузионная терапия
При проведении инфузионной терапии нужно руководствоваться рестриктивным принципом. Это относится ко всем пациентам, за исключением больных с септическим шоком.
При сепсисе наиболее важное значение имеет адекватная антибиотикотерапия и оксигенотерапия. Заместительная почечная терапия (ЗПТ) показана только при наличии олигурии, гипергидратации, гиперкалиемии и азотемии (почечных показаний). При септическом шоке временно стабилизировать состояние больного можно, используя цитосорб.
Обеспечение больницы и защита медицинского персонала
Важное значение в больнице имеет реанимационный фонд. Желательно, чтобы он составлял не меньше 15% от "линейных" коек, при этом не менее 10-12% должны быть обеспечены аппаратами ИВЛ.
Наилучшим способом организации работы является вахтенный – по 8 часов без смены средств защиты. Во время дежурств не рекомендуется находиться в комнатах отдыха персонала без маски, лучше пользоваться только личной посудой. Не следует недооценивать опасность заражения от коллег с бессимптомным течением патологии.
При заболевании медицинского работника нужно отстранить от работы, выведя его на время формирования иммунитета (14 дней) из зоны высокой вирусной нагрузки. Обязательно необходим анализ на ПЦР, по показаниям – КТ. В случае заражения следует незамедлительно начинать противовирусную терапию.